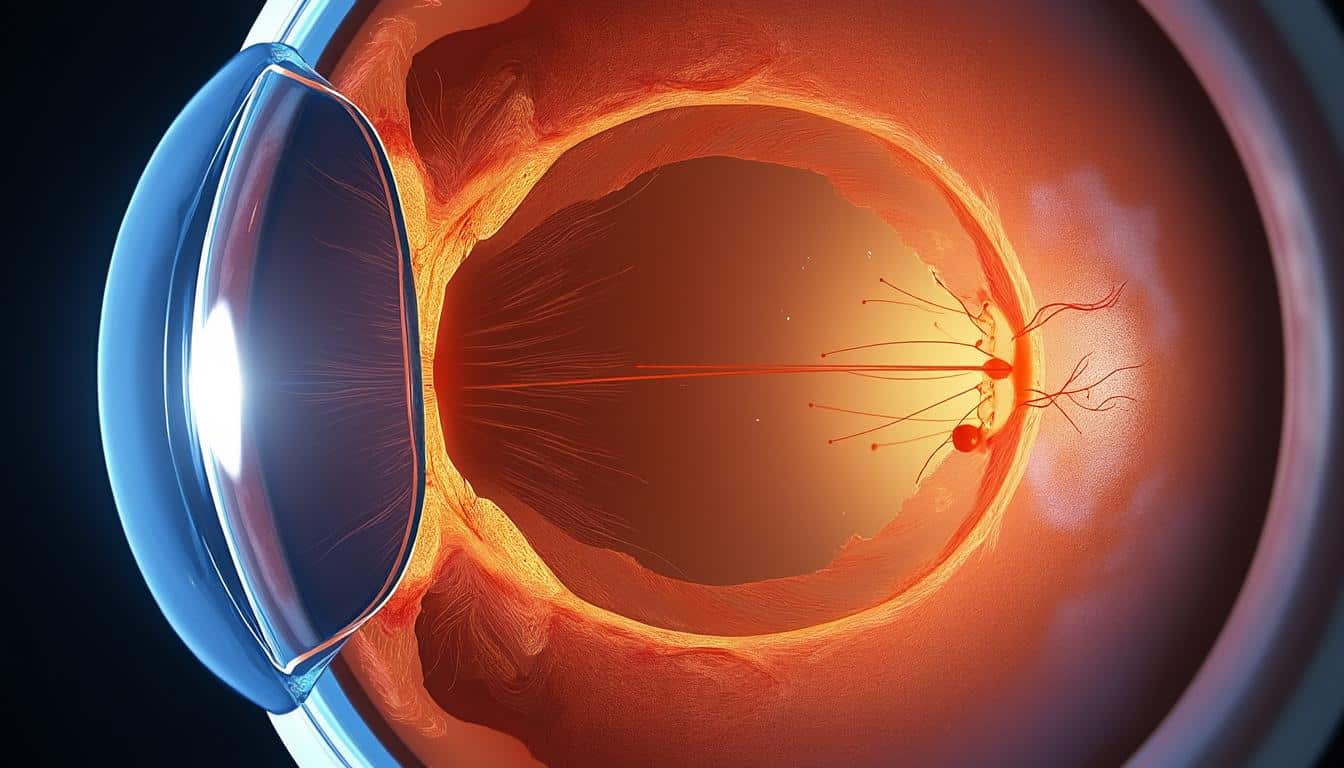
Le glaucome à angle ouvert provoque une dégénérescence optique chronique du nerf optique, souvent silencieuse au début. Cette pathologie oculaire peut progresser lentement, menant à une perte de vision irréversible sans intervention précoce. La compréhension des mécanismes, du diagnostic du glaucome et du traitement du glaucome conditionne la surveillance et la prévention.
Le diagnostic du glaucome combine des examens structurels et fonctionnels pour détecter les signes avant-coureurs de névrite optique ou d’atteinte ganglionnaire. La réduction de la pression intraoculaire reste l’objectif central pour ralentir l’évolution et préserver la vision. Je présente maintenant les points clés utiles au dépistage et au suivi.
A retenir :
- Dépistage ophtalmologique dès 40 ans pour populations à risque
- Surveillance régulière de la pression intraoculaire et du champ visuel
- Traitements adaptés pour limiter la perte de vision irréversible
- Prise en compte des facteurs vasculaires et des antécédents familiaux
Glaucome à angle ouvert : mécanismes et facteurs de risque
Après ces repères, il est essentiel d’expliquer les mécanismes biologiques impliqués dans le glaucome à angle ouvert. L’accumulation d’humeur aqueuse due à un drainage insuffisant provoque une élévation de la pression intraoculaire et une compression prolongée des fibres du nerf optique. Cette pression et des facteurs vasculaires associés entraînent une dégénérescence optique progressive responsable de la perte de vision.
La forme primitive à angle ouvert est souvent bilatérale et asymétrique, évoluant sans symptômes perceptibles au départ, ce qui complique le dépistage. Selon Glaucomes.fr, la prévalence estimée en population de plus de quarante ans varie autour de quelques pourcents, justifiant des bilans systématiques. Cette compréhension oriente directement le choix des examens pour un diagnostic du glaucome précis.
Facteurs de risque principaux :
- Âge supérieur à quarante ans
- Antécédents familiaux de glaucome
- Myopie forte et origine africaine
- Diabète, hypertension, apnée du sommeil
- Utilisation prolongée de corticoïdes
Facteur
Description
Impact relatif
Note
Âge > 40 ans
Risque croissant avec l’âge
Élevé
Prévalence estimée 1–3% en France
Antécédents familiaux
Composante héréditaire reconnue
Élevé
Surveillance recommandée
Myopie forte
Anatomie oculaire favorisant le risque
Moyen
Surveillance ciblée
Facteurs vasculaires
Diabète, HTA, apnée du sommeil
Moyen à élevé
Aggravation possible
« J’ai découvert mon glaucome lors d’un bilan de routine, sans symptôme apparent, ce qui m’a surpris. »
Marie D.
Cette étape pathophysiologique explique pourquoi la surveillance et l’identification des groupes à risque restent prioritaires pour limiter la névrite optique et la perte visuelle. Un dépistage régulier permet d’intervenir avant l’apparition de déficits visuels irréversibles. L’enjeu suivant concerne la mise en œuvre des examens adaptés pour confirmer le diagnostic et quantifier l’atteinte.
Diagnostic du glaucome : examens essentiels et interprétation
Sur la base des mécanismes décrits, le diagnostic du glaucome combine tests structurels et fonctionnels complémentaires pour établir une image complète. Selon Glaucomes.fr, l’association OCT et champ visuel automatisé permet une détection précoce de la dégénérescence optique. L’interprétation rigoureuse des résultats conditionne le choix du traitement du glaucome.
Interpréter la tonométrie et la pachymétrie
Ce sous-ensemble d’examens quantifie la pression intraoculaire et l’épaisseur cornéenne, essentiels à l’interprétation clinique. La tonométrie donne une mesure directe de la pression intraoculaire, à interpréter en tenant compte de la pachymétrie. Selon Pôle Ophtalmologique Puteaux La Défense, la pachymétrie affine significativement l’évaluation des valeurs mesurées.
Examen
Objectif
Apport clinique
Limite
Tonométrie
Mesurer la pression intraoculaire
Indicateur principal du risque
Sensible aux variations cornéennes
Pachymétrie
Épaisseur cornéenne
Permet d’ajuster la tonométrie
Technique dépendante de l’appareil
Champ visuel
Évaluer la fonction visuelle
Détecte les scotomes périphériques
Variabilité inter-test
OCT
Imagerie du nerf optique
Détecte l’amincissement des fibres
Interprétation technique nécessaire
Examens cliniques recommandés :
- Tonométrie pour la pression intraoculaire
- Pachymétrie pour l’épaisseur cornéenne
- OCT pour la structure du nerf optique
- Champ visuel automatisé pour la fonction
- Gonioscopie pour l’angle irido-cornéen
Imagerie du nerf optique et champ visuel
L’imagerie par OCT et le champ visuel automatisé évaluent respectivement la structure et la fonction du nerf optique. L’OCT révèle l’amincissement des couches nerveuses péripapillaires, signe précoce de dégénérescence optique. Le champ visuel détecte les pertes fonctionnelles, souvent asymétriques, qui expliquent la sensation de vision en tunnel.
« Le dépistage précoce m’a permis de stabiliser ma vision après adaptation du traitement. »
Jean P.
Selon couf.fr, l’abaissement de la pression intraoculaire montre des bénéfices cliniques pour ralentir la progression, même en cas de PIO normale. La cohérence entre imagerie et champs visuels permet d’établir une stratégie thérapeutique individualisée. Le point suivant porte sur les différentes options thérapeutiques et leur mise en œuvre pratique.
Traitement du glaucome à angle ouvert : options médicales et chirurgicales
Après confirmation diagnostique, le traitement du glaucome vise à ralentir la dégénérescence optique en réduisant la pression intraoculaire de façon durable. Les choix incluent médicaments topiques, procédures laser et interventions chirurgicales selon la réponse et la tolérance. La stratégie thérapeutique doit intégrer l’observance, la tolérance et le suivi long terme.
Options thérapeutiques disponibles :
- Collyres hypotonisants, plusieurs classes pharmacologiques
- Trabéculoplastie laser pour améliorer le drainage
- Trabéculectomie en cas d’échec thérapeutique
- Implants drainants pour formes réfractaires
Médicaments topiques et observance
Les collyres restent la première ligne de traitement pour la majorité des patients atteints de glaucome à angle ouvert. Selon « Glaucome chronique à angle ouvert » du Pôle Ophtalmologique Puteaux La Défense, ces médicaments réduisent la production d’humeur aqueuse ou favorisent son évacuation. L’observance conditionne l’efficacité, d’où l’importance d’un suivi et d’une éducation thérapeutique adaptée.
« Mon ophtalmologiste a expliqué clairement les étapes et les effets secondaires possibles. »
Sophie L.
Interventions chirurgicales et résultats attendus
Les interventions chirurgicales interviennent quand les traitements médicaux et laser ne contrôlent plus la pression intraoculaire de façon satisfaisante. Les techniques comme la trabéculectomie ou la pose d’implants offrent une réduction de pression durable mais nécessitent un suivi postopératoire rapproché. Selon Glaucomes.fr, la décision doit être individualisée, en mesurant bénéfices et risques pour préserver la fonction visuelle.
« Le contrôle régulier reste la clef pour préserver la vision selon mon expérience clinique. »
Pierre N.
La coordination entre patient, ophtalmologiste et équipe paramédicale favorise l’observance et la réussite des traitements à long terme. Des bilans réguliers permettent d’ajuster le traitement du glaucome et de détecter toute progression avant la perte définitive de vision. Une approche personnalisée optimise la préservation du nerf optique et la qualité de vie du patient.
Source : « Evolution et suivi du glaucome », Glaucomes.fr ; « PDF Chapitre 14 », couf.fr, 2021 ; « Glaucome chronique à angle ouvert », Pôle Ophtalmologique Puteaux La Défense.